עקרונות הטיפול בסוכרת מסוג 1
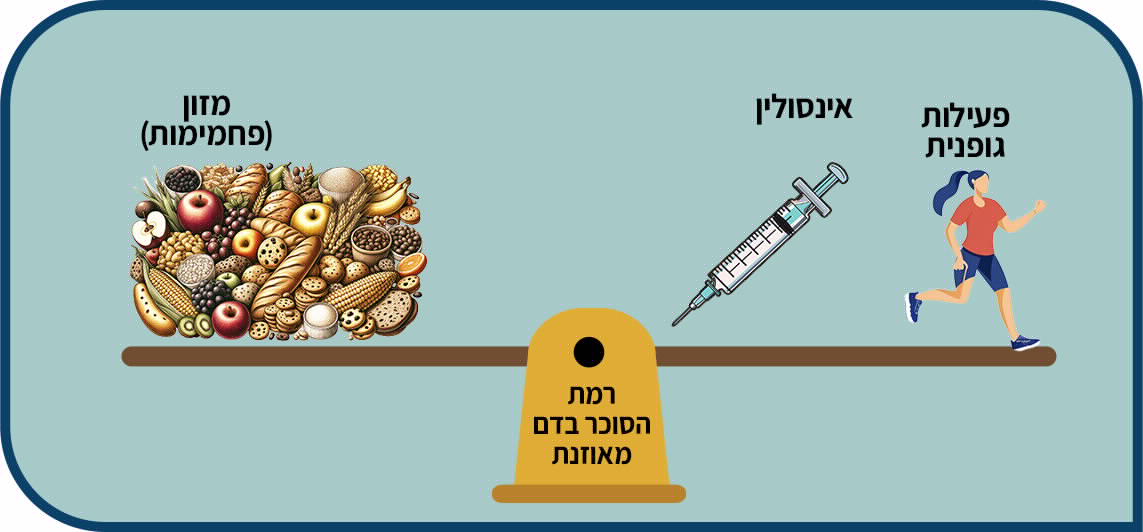
המטרה: שמירה על ערכי סוכר בטווח המומלץ, זאת בכדי לספק מספיק אנרגיה לתפקוד, ריכוז, זיכרון, גדילה ... ובעצם הכל!
כיצד עושים זאת?
1. מעקב אחר ערכי הסוכר
מה נבקש מכם בתחילת הדרך?
בדיקת סוכר בדם או בתת עור תהפוך לחלק משגרת היום-יום. שכן המטרה היא לנטר את רמות הסוכר ולשמור עליהם בטווח הרצוי.
בתקופה הראשונה תדרשו לבדוק את רמת הסוכר בדם על ידי דקירה מהאצבע. זוהי מיומנות חיונית, אבל בעתיד הקרוב נמליץ על אפשרות של מדידת סוכר באופן רציף מהתת עור (שימוש בסנסור), שהיא הדרך היעילה ביותר הקלה ביותר (כפי שיתואר לעיל), אולם המדידה מהאצבע זמינה תמיד ויותר מדוייקת.
רישום מפורט ומדוייק של הארוחות שהילד אוכל
פעולה זו תאפשר לצוות לווסת את המינון של האינסולין באופן המתאים ביותר עבור ילדכם. ותאפשר לכם לקבל את הכלי החשוב של הבנת הקשר בין התזונה ומרכיבי המזון הנאכלים לבין אופן ייצור האנרגיה (הגלוקוז בגוף).
מתי למדוד סוכר?
יש צורך במדידת סוכר בדם כשקמים בבקר, לפני כל פעם שאוכלים ארוחה המכילה פחמימות, ולפני השינה.
לשם אספקת אנרגיה בריאה לגוף יש להקפיד עקב כך על מרווח של לפחות שעתיים - שלוש בין ארוחות המכילות פחמימות.
איך מודדים סוכר בדם ?
מדידת הסוכר מתבצעת על ידי מד סוכר (גלוקומטר).
הגלוקומטר הוא מכשיר קל לשימוש, מהיר ואמין.
ערכת הגלוקומטר מכילה את כל הציוד הנדרש לבדיקת סוכר- דוקרן, מחטים, ומקלוני בדיקה (סטיקים).
מדידת סוכר בדם דורשת דקירה עדינה באצבע ומגע של טיפת דם על מקלון המדידה.
מקלון המדידה מוחדר טרם הדקירה לתוך מכשיר המודד מספרית.
בכל ביקור במרפאה נחבר את הגלוקומטר למחשב על מנת להוריד את נתוני בדיקות הסוכר שנמדדו בו. (חברי הקופות השונות מקבלים סוגים שונים של גלוקומטרים).
בשל כך, אנו מבקשים שהמדידות במד הסוכר יהיו רק של הילד (נא לא למדוד לבני משפחה נוספים במד הסוכר).
אופן הביצוע:
1. רחוץ היטב את ידיך וידי הילד. וודא שהידיים יבשות.
2. הכנס את המחט אל הדוקרן (יש להחליף מחט כל 24 שעות. שימוש מעבר לכך יגרום לדקירה כואבת).
3. הוצא מקלון מדידה מהקופסא והכנס אותו לתוך מכשיר הגלוקומטר בהתאם להוראות.
4. סגור את קופסת המקלונים מיד משום שהם רגישים ללחות ולאור.
5. אפשר לילד לבחור אצבע.
6. הנח את הדוקרן קרוב לקצה האצבע ודקור.
7. מומלץ לדקור בחלק ההקפי של כרית האצבע ולא במרכזה.
8. מומלץ לא להשתמש באותו האזור ובאותה האצבע כל הזמן, אלא "להחליף" אצבעות.
9. קרב את טיפת הדם לקצה המקלון (לאזור המסומן).וודא שטיפת הדם מכסה את כל אזור המדידה על גבי המקלון.
10. המתן עד שהגלוקומטר יציג את תוצאת הסוכר.

צפו בסרטון הדרכתי למדידת סוכר מהאצבע
צפו בסרטון המלמד איך להקל על חויית הבדיקה , "משחק האצבעות"
מהו טווח ערכי הסוכר הרצויים?
ערכי הסוכר המומלצים למטופל עם סוכרת שונים מערכי הסוכר בדם של אדם בריא. המטרה איננה להיות עם ערכי סוכר "תקינים " אלא עם ערכי סוכר שימנעו נזקים לטווח ארוך וקצר ויספקו אנרגיה בצורה מייטבית.
ככל, טווח ערכי הסוכר הרצויים במשך היממה כולה הוא 70-180 מג לדל.
טווח ערכי סוכר המומלצים בשעות השונות של היממה משתנים בהתאם לגיל ולאור החיים של המטופל,
לדוגמא:
בצום: 70-140 מג לדל
שעתיים לאחר אוכל: 100-180 מג לדל
בשעות הלילה: 100-130 מג לדל
עבור כל מטופל נדייק יותר את ערכי הסוכר הרצויים במשך הזמן.

מדידת סוכר מהתת עור על ידי מד סוכר רציף:
בזמן הקרוב תוכלו לעבור למדידת סוכר בעזרת מכשיר המוצמד לעור ומודד את הסוכר באופן רציף. המכשיר משדר למקלט, לפלאפון או למשאבת אינסולין ומתריע בזמן סוכר גבוה או נמוך. צוות המרפאה יציג בפניכם בקרוב את הטכנולוגיות השונות וכמובן תוכל לקרוא על כך בחוברת מידע ייעודית.
2. האינסולין

האינסולין כיום ניתן על ידי הזרקה תת עורית בלבד. עדיין לא נמצאה דרך אחרת לספק אינסולין.
קיימים מספר סוגים של אינסולין, מחברות שונות ובעלי אופן ומשך פעולה שונים. סוגי האינסולין מסווגים על פי זמן הפעולה שלהם ולכן מכונים: אינסולין ארוך מאוד, אינסולין בינוני, אינסולין קצר, אינסולין קצרצר.
מקובל להשתמש בילדים ובני נוער בשני סוגים של אינסולין בכדי לדמות עד כמה שניתן את פעילותו של הלבלב בגוף:
1. אינסולין בזאלי - אינסולין שעובד בצורה איטית במשך היממה ומשמש כאינסולין בסיסי - ארוך טווח, שאינו תלוי בארוחות. האינסולין הבזאלי מוזרק פעם אחת ביום.
2. אינסולין מהיר - שניתן לפני ארוחות ועוזר בניצול הפחמימות מהארוחה.
לכל ילד מותאם מינון באופן אישי.
הצוות המטפל ידאג להסביר את אופן פעולת האינסולין בו ישתמש ילדך.
כיצד מזריקים אינסולין? מקומות הזרקה -
ישנם מספר אזורי הזרקה. יש להזריק את האינסולין במקום שונה בכל הזרקה ולהקפיד על החדרת המחט לכל אורכה.
שינוי מחזורי של אזורי ההזרקה
למה מומלץ לשנות את מיקום ההזרקה בכל מתן אינסולין?
• כך לא יווצר מצב בו ילדכם יתרגל לאזור מסויים בלבד ויקשה עליו לעשות שינוי.
• כאשר מזריקים באותו אזור לאורך זמן עשויים להיווצר גושים מורמים על פני העור באזורים אלו והאינסולין אינו נספג ביעילות מאזורים אלו.
לכן כדאי מראש לתרגל ולהתרגל להזרקה באזורים שונים (רוטציה באזורי הזרקה)
יש לוודא שכל נקודת הזרקה היא במרחק של כ- 2 אצבעות מאזור ההזרקה הקודם.

מתן אינסולין על ידי עט
הציוד הנדרש -
• עט אינסולין
• מחט להזרקה
• ספוגית אלכוהול
• כלי לאיסוף מחטים
אופן ההזרקה -
1. רחץ ידיים היטב.
2. וודא שהאינסולין בתוקף.
3. חבר את המחט לעט האינסולין.
4. בצע מבחן בטיחות (הוצאת 2 יחידות אינסולין באויר).
5. כוון את החוגה למספר היחידות הדרושות להזרקה.
6. בחר את אזור ההזרקה וחטא בעזרת ספוגית אלכוהול.
7. החזק בעט כשחלונית היחידות מופנית אליך.
8. החדר את המחט במהירות באופן מאונך (בזוית של 90 מעלות).
9. לחץ על הטבעת בראש העט בכדי להזריק את האינסולין.
10. השאר את מחט בעור וספור עד 10 טרם הוצאתה.
11. הוצא את המחט מהעור ואל תשפשף את האזור.
12. כסה את המחט בפקק הגדול וזרוק אותה למיכל מיועד.
צפו בסרטון הדרכה להזרקת אינסולין

מידע כללי לגבי האינסולין
• האינסולין נמדד ביחידות (Units).
• האינסולין שאינו בשימוש נשמר במקרר (במקום שלא עלול לקפוא). את האינסולין שבשימוש חשוב לשמור מחוץ למקרר במקום מוצל.
• מהשימוש הראשון באינסולין השימוש בו טוב למשך 28 ימים בלבד. מעבר ל- 28 יום יש לזרוק את האינסולין , גם אם כמות האינסולין בו לא נגמרה. מומלץ לכתוב על האינסולין את התאריך האחרון לשימוש .
• אין להשאיר אינסולין במקום שעלול להגיע לטמ"פ גבוהות (מעל 30 מעלות צלזיוס)
• אין להשאיר אינסולין חשוף לאור.
• יש לבדוק שהאינסולין שבשימוש צלול ושאין בו משקעים
• יש לבדוק את תאריך התפוגה על גבי העט.
• בכל הזרקה יש להקפיד על שימוש במחט חדשה
שאלות נפוצות בנושא הזרקת אינסולין:
שאלה: מה אפשר לעשות אם הילד מתלונן על כאבים בעת ההזרקה ?
ההזרקות מעט כואבות. אם הזרקה מסויימת כואבת יותר מהרגיל יתכן ונגרם עקב שימוש חוזר באותה המחט או בגלל שהמחט הוחדרה לעור באיטיות רבה מדי.
אם ילדך מתלונן לעיתים תכופות לגבי כאבים יש להתייעץ עם האחות בצוות.
שאלה: למה כשמוציאים את המזרק מהעור יש לעיתים נזילה החוצה של אינסולין?
קורה לעיתים שבתום ההזרקה, כאשר מוציאים את המחט מהעור, מעט אינסולין נוזל מאזור ההזרקה (בורח החוצה).בכדי להמנע מכך יש לספור עד 10 לאחר תום הזרקת האינסולין לפני הוצאת המחט מהעור.
שאלה: מה קורה כשמופיעים סימני פציעה (שטף דם) באזור ההזרקה ?
שטפי דם מופיעים לעיתים רחוקות באזורי ההזרקה. שטף דם הינו עדות לכך שבמהלך ההזרקה עברנו דרך כלי דם קטן. אם אתה מוצא שילדך מפתח סימני שטפי דם באזורי ההזרקה לעיתים תכופות – יש להתייעץ עם האחות בצוות .
היום יש דרכים נוספות להקלה על הזרקת האינסולין –
• i-Port - צנתר זמני תת עורי שניתן להחלפה עצמית בבית פעם ב- 3 ימים. ודרכו לבצע להזריק את האינסולין. הצנתר אינו ממומן ע"י הקופות וניתן לרכישה באופן פרטי.

• שימוש במשאבת אינסולין – מכשיר המחובר לגוף המזליף אינסולין לתת עור בצורה ממוחשבת ומוגדרת בעזרת צנתר המוחלף באופן עצמאי מדי 3 ימים.
בעתיד הקרוב תפגוש במרפאה ילדים ובני נוער שמטופלים בעזרת הטכנולוגיות השונות, כך תוכלו להיוודע להן.
צוות המרפאה יציג בפניכם בקרוב את הטכנולוגיות השונות וכמובן תוכל לקרוא על כך בחוברת מידע ייעודית.
3. הטיפול התזונתי בסוכרת מסוג 1

טיפול תזונתי הינו מרכיב חיוני כחלק מהטיפול הרב מקצועי בסוכרת מסוג 1.
מטרות הטיפול התזונתי בסוכרת מסוג 1 בילדים ובני נוער:
• הבטחת גדילה והתפתחות תקינות.
• התאמה לצרכים התזונתיים בגילאים השונים מבחינת אנרגיה ורכיבי התזונה הדרושים לגוף.
• שיפור הבריאות הכללית על ידי הקניית הרגלי תזונה נכונים ופעילות גופנית סדירה.
• שמירה על ערכי סוכר בדם בטווח הרצוי ומניעת אירועי היפוגליקמיה והיפרגליקמיה.
• מניעה וטיפול בסיבוכי הסוכרת ארוכי הטווח.
עקרונות התזונה בסוכרת
המזון שאנו אוכלים מספק לגופינו את אבות המזון: פחמימות, חלבונים ושומנים, מהם הגוף מייצר את האנרגיה הדרושה לתפקודו. בנוסף מספק לנו המזון שאנו אוכלים ויטמינים, מינרלים ומים, החשובים לחילוף חומרים תקין, לשמירה על בריאות הגוף ולגדילה.
הפחמימות -
הפחמימת מן המזון הופכות לסוכר ומספקות אנרגיה זמינה, מיידית ולטווח קצר הדרושה לפעילות הגוף.
לכן לפחמימות יש את ההשפעה הגדולה ביותר על רמות הסוכר בדם.
ניתן לחלק את הפחמימות לשתי קבוצות.
הפחמימות ה"פשוטות"-סוכרים -
מזונות אלו עוברים תהליכי עיכול וספיגה מהירים ולכן גורמים לעלייה מהירה ברמות הסוכר בדם . מסיבה זו מומלץ להימנע מצריכתם ככל האפשר.
• מזונות העשירים בסוכרים: סוכר לבן וחום, דבש, ריבה, משקאות ממותקים, מיצי פירות, סוכריות וכדומה.
• פירות: עשירים גם בסוכרים "פשוטים" וגם בויטמינים, מינרלים וסיבים תזונתיים. מומלץ לצרוך 2-3 מנות פרי ביום, לא בבת אחת.
• מזונות מורכבים העשירים בסוכרים: עוגות, עוגיות, וופלים, שוקולדים, גלידות, דגני בוקר ממותקים וכדומה.
ניתן לצרוך מזונות אלו בהגבלה ובצורה מתוכננת, צריכה מוגזמת ולא מבוקרת תביא לחוסר איזון הסוכרת באופן משמעותי.
הפחמימות ה"מורכבות" -
מזונות אלו עוברים תהליכי עיכול וספיגה איטיים ולכן גורמים לעלייה מתונה ברמות הסוכר בדם. דגנים מלאים וקטניות עשירים בנוסף בסיבים תזונתיים הממתנים עוד יותר את העלייה ברמות הסוכר.
מומלץ לצרוך פחמימות "מורכבות", ובפרט דגנים מלאים וקטניות בכל ארוחה.
• מזונות המכילים פחמימות "מורכבות": קמח ומוצרי מאפה (לחם, לחמנייה, פיתה, קרקרים, ביסקוויטים, פסטה, פתיתים, קוסקוס) , שיבולת שועל (קוואקר), כוסמת, בורגול ,דגני בוקר, אורז, תפוח אדמה, בטטה, תירס, קינואה וכדומה, וכן קטניות: אפונה, עדשים, שעועית, גרגרי חומוס, פול, סויה.
חלבונים -
החלבונים נמצאים בעיקר במוצרי בשר ועוף, דגים, ביצים, קטניות (אשר עשירות גם בפחמימות "מורכבות") ומוצרי חלב (אשר בחלקם מכילים פחמימות).
שומנים -
השומנים נמצאים במזונות שונים מן הצומח ומן החי.
• מומלץ לאכול מזונות המכילים שומנים מן הצומח, כגון: שמן קנולה / זית, טחינה, אבוקדו, זיתים, אגוזים.
• מומלץ להפחית במזונות המכילים שומנים מן החי, כגון: מוצרי חלב שמנים, חמאה, בשרים שמנים, נקניקים.
• מומלץ להפחית במזונות המכילים שומן צמחי מוקשה ("טרנס") הנמצא במרגרינה ובמוצרי מאפה רבים כגון בורקסים, מלאווח, ג'חנון, חטיפים מלוחים ועוד.

קבוצות המזון
חשוב לספק את כל רכיבי המזון הדרושים לגוף וכך לשמור על בריאות טובה.
הקפד לאכול מידי יום מכל קבוצות המזון.
להלן רשימת קבוצות המזון:
1. קבוצת הלחם, הדגנים ומוצרי המאפה - מכילה בעיקר פחמימות "מורכבות".
2. קבוצת הפירות - מכילה בעיקר פחמימות "פשוטות": סוכר, ויטמינים, מינרלים וסיבים תזונתיים.
3. קבוצת הירקות - מכילה בעיקר ויטמינים, מינרלים וסיבים תזונתיים.
4. קבוצת הבשר - מכילה בעיקר חלבונים וברזל.
5. קבוצת החלב - מכילה בעיקר חלבונים וסידן.
6. קבוצת השומן.
תפריט מאוזן יכלול ירקות, פירות, דגנים מלאים, קטניות, מוצרי חלב, חלבונים מן החי והצומח, שמנים צמחיים ומים.
תזונה נבונה ומאוזנת חשובה לגדילה והתפתחות של ילדים ומתבגרים.
תפריט דל מאוד בפחמימות אינו מומלץ בסוכרת.
הפחמימות במזון
לפחמימות במזון יש את ההשפעה הגדולה ביותר על רמות הסוכר בדם.
להלן חלוקת המזונות לשתי קבוצות עיקריות לפי תכולת הפחמימות בכל קבוצה:

מזונות ללא פחמימות אינם משפיעים על רמות הסוכר בדם ולכן ניתן לצרוך אותם גם בין הארוחות. את החלבונים והשומנים מן החי בקבוצה זו יש לצרוך בהגבלה.
מומלץ לצרוך פחמימות "מורכבות" בכל ארוחה ולהימנע מצריכת פחמימות "פשוטות".
ישנה חשיבות לחלוקת הפחמימות לאורך היום. חשוב להימנע מצריכת פחמימות בכמות גדולה בארוחה אחת.
הקפדה על כמות הפחמימות בארוחה מסייעת לשמור על איזון הסוכרת.
אכילה מחוץ לבית ובאירועים חברתיים
סוכרת אינה מהווה סיבה לוותר על אכילה מחוץ לבית, השתתפות במסיבות, ארוחות חג, יציאה לטיולים וכו'.
ניתן להחליף את הפחמימות בארוחה בתחליפים אחרים (לדוגמא אם הומלץ לך לצרוך בארוחת הערב 3 מנות פחמימה כגון 3 פרוסות לחם, ניתן לעיתים להחליפם ב- 1 משולש פיצה).
חשוב ללמוד את השפעת המזונות השונים על רמות הסוכר בדם ולעיתים אף להתאים את מינוני האינסולין לשינויים הללו.
המזונות העשירים בפחמימות כגון מזונות מעובדים ועתירים בסוכרים (חטיפים, וופלים, שוקולד) הפכו להיות חלק בלתי נפרד מאורח החיים המערבי והישראלי. חשוב לזכור שצריכתם אפשרית בסוכרת רק כאשר קיימת בקרה על רמות הסוכר בדם ומתן אינסולין בהתאם. ככלל אכילת מזונות אלו אינה מומלצת כי תמיד תהיה עלייה מהירה לערכי סוכר גבוהים, גם אם כעבור מספר שעות תהיה התמתנות. כדאי לשמור צריכת מוצרים אלו לאירועים חברתיים (וגם אז במידה מועטה) ולהפחיתם כמה שניתן בחיי היום יום.
צוות הדיאטניות ילווה אתכן בכל הקשור לתזונה וסוכרת , תוכלו לפנות אליהן בכל שאלה שתעלה
שאלות נפוצות בנושא תכנון התזונה:
שאלה: האם על הילד להימנע ממזונות המכילים כמות גדולה של סוכר?
מזונות עתירי סוכר אינם בריאים גם למי שאינו סוכרתי.
מזונות עשירים בסוכר כגון: סוכר, דבש, ריבה, סירופ, סוכריות, מיצי פירות ושתייה ממותקת. כאשר ילד סוכרתי יאכל מזונות אלה, רמות הסוכר צפויות לעלות בצורה מהירה ולערכים גבוהים, ולכן מומלץ להימנע מהנ"ל.
שאלה: האם מומלץ לאכול מוצרי מזון דיאטטיים?
לא תמיד חייבים לבחור במוצרים דיאטטיים בפרט כשמדובר על עוגות, עוגיות, וופלים, שוקולד וכדומה. ברוב המקרים ,מזונות אלו מכילים כמות דומה של פחמימות לעומת המוצרים שאינם דיאטטיים. לעיתים, צריכה מרובה של מזונות דיאטטיים עשויה לגרום לשלשולים , בפרט בילדים.
במידה ומשלבים מזונות אלו בתפריט יש לעשות זאת באופן מחושב.
4. פעילות גופנית

פעילות גופנית יום-יומית של 60 דקות ביממה (בין אם באופן רציף או לא) מומלצת לכל אדם בריא ומומלצת גם לסוכרתיים. ילדים צעירים משתתפים בחוגי ספורט רבים ולמעשה מתרוצצים ומבצעים פעילות גופנית במשך שעות רבות מהיום – מומלץ לעודד אותם להמשיך באורח חיים פעיל עם הסוכרת.
פעילות גופנית יודעת "לפתוח את הדלתות של התאים" ולהכניס סוכר מזרם הדם לתאי השריר- אך בצורה איטית ולא מסודרת לפעמים.
חשוב לדעת שבזמן פעילות גופנית ולאחריה יתכנו שינויים בערכי הסוכר לכן יש להקפיד על מעקב אחר ערכי הסוכר לפני הפעילות ובמשך 12 שעות לאחריה.
מספר אמצעי זהירות המומלצים בעת ביצוע פעילות גופנית:

יש להקפיד לקחת למקום הפעילות
• מד סוכר
• אינסולין קצר טווח
• מוצר המכיל פחמימה פשוטה כגון: טבליות סוכר/ שקיות סוכר/ מיץ בכמות מדודה
• מזון המכיל כ 15- גר' פחמימה מורכבת כגון: גרנולה/ דגנים (חטיף אנרגיה)/ פרי / חצי כריך / 2 ביסקוויטים.
• בקבוק מים.
• כרטיס מזהה: שם פרטי + משפחה, מספר ת.ז., טלפון בבית ופלאפון של אחד ההורים.
במידה ובמהלך הפעילות חל אירוע של היפוגליקמיה, יש להפסיק את הפעילות ולטפל במצב!
במידה וילדכם משתתף בחוג או פעילות ספורטיבית יש ליידע אותם במצב הילד.
ניתן לבקש מצוות המרפאה דפי מידע בנושא.
